

Основную массу врожденных заболеваний сердца составляют пороки, т.е. нарушения анатомического строения сердца, ведущие к изменениям гемодинамики уже во внутриутробном периоде или после рождения ребенка. К более редким заболеваниям относятся кардиомиопатии, среди которых выделяют дилатационные кардиомиопатии (сопровождаются увеличением полостей сердца) и гипертрофические кардиомиопатии (сопровождаются увеличением толщины стенок сердца – гипертрофией). Еще реже встречаются внутрисердечные опухоли. Как правило, это доброкачественные образования. У плода также могут встречаться различные виды нарушений ритма сердца.
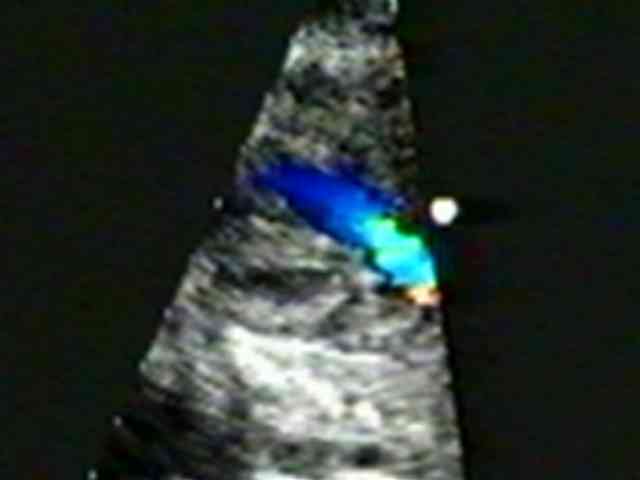
Эхокардиография плода – один из видов ультразвукового исследования, которое позволяет врачам визуализировать сердце зародыша перед рождением.
Эхокардиография плода обычно выполняется, когда есть подозрение, что у ребенка может быть сердечная патология.
Показаниями для проведения эхокардиографии плода являются:
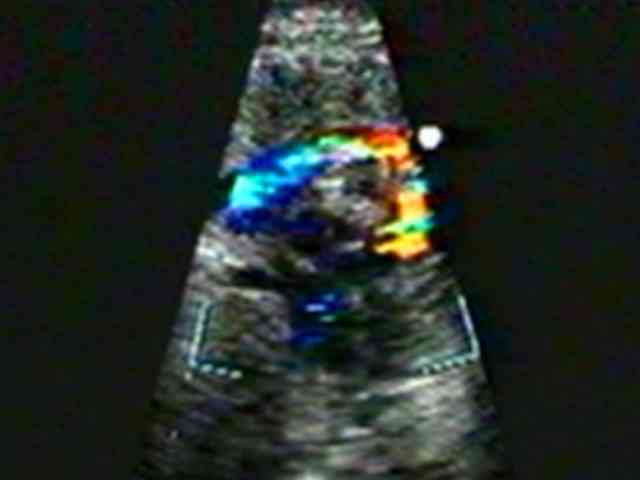
Эхокардиография плода предоставит врачам полное анатомическое описание эмбрионального сердца, а также позволит провести оценку сердечных функций и идентифицирует наличие аритмии.
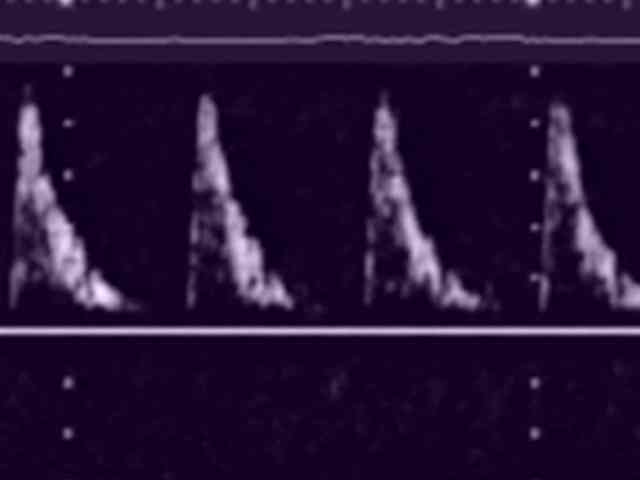
Оптимальный срок для проведения данного исследования 18 – 24 недели (приблизительно середина беременности), но оно может быть выполнено в любое время после этого периода. До беременности 18 недель проведение эхокардиографии плода затруднено. Никакой специальной подготовки исследование не требует. Время необходимое для проведения процедуры составляет приблизительно 30 - 45 минут. Также на ранних сроках беременности исследование может быть произведено влагалищно (трансвагинальная эхокардиография) с последующим повтором исследования в более поздние сроки для уточнения результатов. После 36-37 недель получить качественное изображение сердца уже значительно сложнее.
Эхокардиографию плода проводит специалист, имеющий специальную подготовку в этой области ультразвуковых исследований.
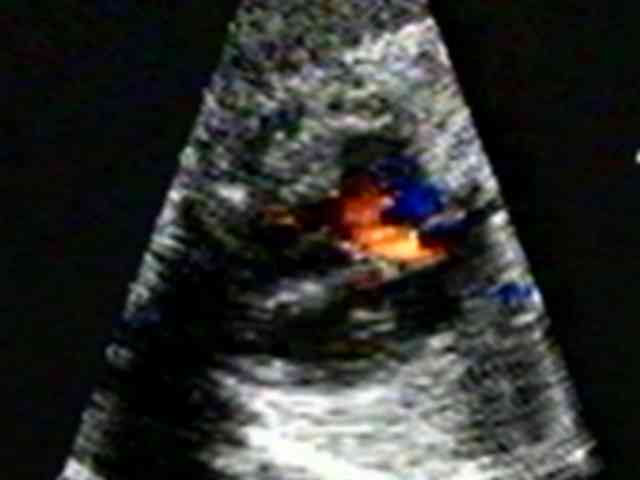
Эхокардиография плода может помочь обнаружить эмбриональные сердечные отклонения перед рождением ребенка, которые могут потребовать прерывания беременности при пороках несовместимых с жизнью, либо учитывать необходимость последующего срочного хирургического вмешательства, как только ребенок родится. Это улучшает шанс выживания для младенцев с серьезными сердечными дефектами.